Parole de spécialiste — 17 minutes
Régime pauvre en FODMAP: une solution pour le syndrome du côlon irritable?
Le syndrome du côlon irritable (SCI) est une atteinte commune du système digestif qui se manifeste par de la douleur au ventre, des ballonnements, des flatulences et une modification des selles (diarrhée ou constipation). Les causes du SCI ne sont pas bien définies, mais certaines prescriptions alimentaires jouent un rôle important dans le traitement des symptômes. C’est le cas du régime pauvre en FODMAP, des glucides qui fermentent dans l’intestin et produisent des ballonnements et des gaz.

L’ABC des FODMAP
Le terme FODMAP signifie «Fermentable Oligosaccharides, Disaccharides, Monosaccharides And Polyols», ce qui se traduit en français par «oligosaccharides, disaccharides, monosaccharides et polyols fermentescibles».
Plus simplement, il s’agit d’une série de glucides qui sont parfois mal absorbés par l’intestin grêle et qui se retrouvent dans le côlon, où ils fermentent en provoquant des gaz. Ils contribuent ainsi aux symptômes du syndrome du côlon irritable [1].
De quoi sont-ils composés?
Les glucides, ou hydrates de carbone, constituent la principale source d’énergie de l’organisme. Ils sont composés de carbone, d’oxygène et d’hydrogène et sont solubles dans l’eau, à l’exception des fibres. Ils diffèrent par leur taille et leur complexité.
Interrogée à ce sujet, Kathryn Adel, M.Sc, Dt.P, CSSD, nutritionniste chez SOSCuisine.com et spécialiste en nutrition sportive et gastro-intestinale, a dressé une liste des principaux FODMAP:
- Fructose: présent dans de nombreux fruits, le miel, le sirop d’agave, la mélasse ou le sirop de maïs à haute teneur en fructose (ajouté pour sucrer divers aliments transformés)
- Lactose: présent dans les produits laitiers
- Fructanes: présents dans de nombreux aliments, dont le blé, le seigle, l’orge, l’ail, l’oignon, les fruits séchés et les légumineuses
- Galactanes: présents en grande quantité dans les légumineuses et certains aliments à base de soya
- Polyols: alcools de sucre présents dans certains fruits et légumes et souvent utilisés comme édulcorants
Comment agissent-ils dans nos intestins?
Lors de la digestion, les sucres simples (le glucose et le galactose) sont absorbés dans le sang dès les premiers segments de l’intestin grêle. Les disaccharides (deux sucres simples attachés ensemble) et les autres sucres plus complexes doivent pour leur part être transformés en sucres simples par les enzymes digestives avant de pouvoir être absorbés.
Ce processus de digestion est extrêmement efficace, et il reste en général très peu de sucres lorsque les aliments ont parcouru l’intestin grêle.
Cependant, lorsque les sucres sont peu ou mal digérés durant ce parcours, ils se retrouvent dans le côlon où ils sont soumis à l’action des abondantes bactéries qui s’y trouvent. C’est donc la flore intestinale qui est responsable de la fermentation des sucres, et ce phénomène produit beaucoup de gaz.
Chez les personnes sensibles ou souffrant du SCI, ces gaz peuvent provoquer des ballonnements, des douleurs abdominales et même de la diarrhée.
Comment mettre en place un régime pauvre en FODMAP?
Kathryn Adel explique qu’un régime pauvre en FODMAP est généralement recommandé après un diagnostic de syndrome du côlon irritable. Une expertise médicale est en effet nécessaire pour éliminer d’abord des pathologies plus graves comme la maladie cœliaque, la maladie de Crohn ou un cancer.
Le régime pauvre en FODMAP débute par une phase d’élimination des aliments riches en FODMAP qui dure de deux à six semaines. «En moins de 14 jours, on pourra déterminer si le régime fonctionne, poursuit la nutritionniste. Le régime sera abandonné si on ne constate aucune amélioration après deux semaines.»
La deuxième phase consiste à effectuer des tests de réintroduction afin de découvrir avec quelles familles d’aliments et à partir de quels seuils les troubles digestifs apparaissent. Cette phase de test permet d’isoler chaque famille de FODMAP et de repérer celles qui sont mal digérées. Ensuite, lors de la troisième phase, on peut recommencer à manger presque comme avant, en évitant seulement les aliments problématiques.
«Ce ne sont généralement pas tous les FODMAP qui causent des troubles digestifs. Il suffit de repérer les plus problématiques, puis de les éliminer, pour améliorer la condition des patients et patientes», précise la spécialiste.
Risques et bénéfices
La nutritionniste estime qu’avec un accompagnement professionnel, les risques sont presque inexistants. «Certains trouvent parfois que le processus de réintroduction est long et difficile, d’autres vont éprouver à nouveau quelques symptômes, mais en général le soulagement obtenu est très motivant.»
Il existe en revanche quelques dangers à effectuer ce régime sans accompagnement. «Le risque d’affecter négativement sa flore intestinale ou de développer des carences alimentaires est présent si le régime se poursuit sur une trop longue période. Certaines personnes vont aussi avoir du mal à effectuer les tests de réintroduction par elles-mêmes.»
Il est donc recommandé de bénéficier d’un suivi professionnel pour maximiser les chances de réussite d’un régime faible en FODMAP. Une plateforme comme SOScuisine.com constitue également une excellente source d’aide et de renseignements. Elle propose entre autres des menus personnalisés pour ceux et celles qui suivent une telle diète ainsi qu’un accompagnement par des nutritionnistes spécialisées ou en libre-service par un assistant intelligent pour faciliter les tests de réintroduction.
Aliments à privilégier et à éviter
Certains aliments sont particulièrement riches en FODMAP, et doivent être évités durant les deux premières phases de la diète FODMAP.
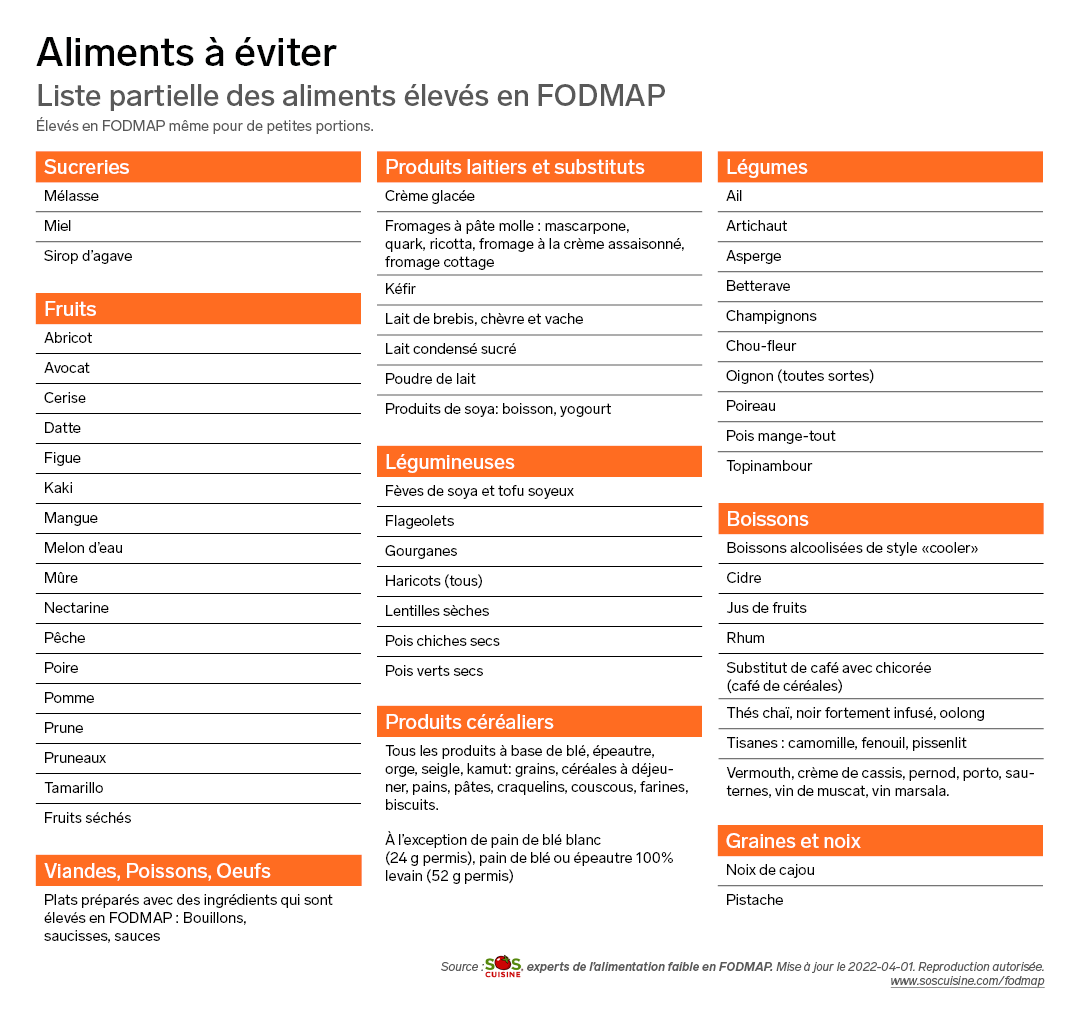
D’autres aliments sont en revanche faibles en FODMAP et peuvent être consommés sans crainte selon les quantités indiquées durant les deux premières phases de la diète FODMAP.
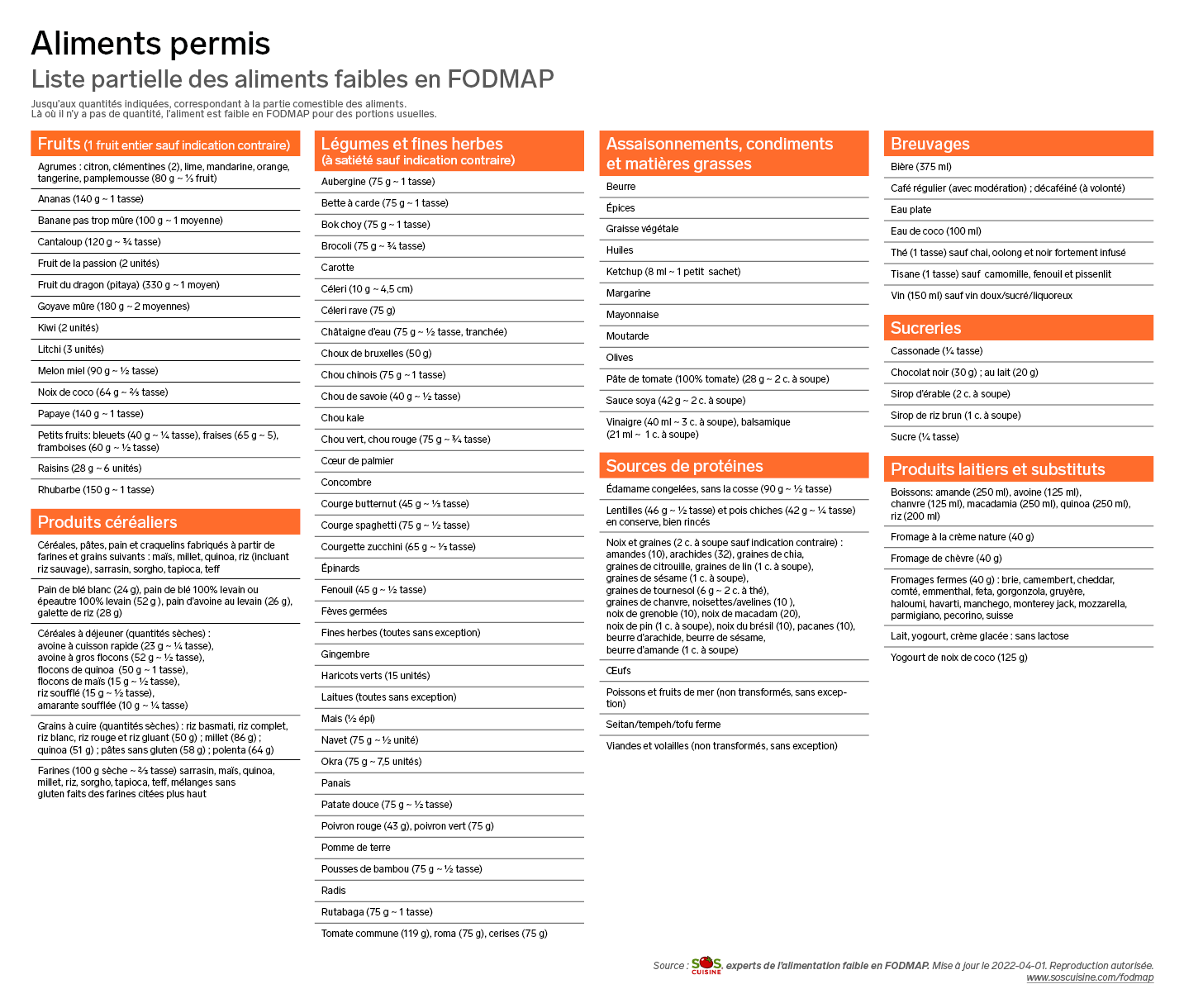
Efficacité du régime pauvre en FODMAP
Le régime pauvre en FODMAP est souvent préconisé pour réduire les symptômes liés à de nombreux troubles intestinaux, y compris le SCI. Selon Kathryn Adel, les études montrent une amélioration des symptômes dans environ 75% des cas [1].
Il existe aussi de nombreux traitements pour diminuer les symptômes associés au syndrome du côlon irritable (thérapie psychosociale, médicaments, etc.). Une combinaison de traitements permet le plus souvent de trouver lesquels sont les mieux adaptés [2] [3].
Pour du soutien professionnel, nous sommes là.
Nous offrons des services qui peuvent aider votre médecin à diagnostiquer des troubles liés au côlon irritable et les problèmes de santé qui y sont associés et à déterminer le traitement approprié.
- Test immunochimique de recherche de sang dans les selles
- Analyse de la calprotectine fécale pour le dépistage de maladies inflammatoires chroniques de l'intestin
- Test de tolérance au lactose
- Tests de détection de la maladie cœliaque
Vous avez une ordonnance médicale en main pour un de ces tests? Prenez rendez-vous en ligne ou joignez le service à la clientèle de Biron Groupe Santé au 1 833 590-2712.
Sources3
- H.M. Staudacher, K. Whelan (2017). «The low FODMAP diet: recent advances in understanding its mechanisms and efficacy in IBS», GUT, 66:1517-1527, https://gut.bmj.com/content/66/8/1517.
- J. L’Écuyer. L’alimentation faible en FODMAP pour le syndrome de l’intestin irritable. https://hopitalmontfort.com/sites/default/files/PDF/alimentationfodmap_j.lecuyer.pdf (consulté le 10 mars 2022).
- A. Wald (2020). «Treatment of irritable bowel syndrome in adults», UpToDate https://www.uptodate.com/contents/treatment-of-irritable-bowel-syndrome-in-adults.










