Parole de spécialiste — 15 minutes
L’apnée du sommeil, un trouble sous-diagnostiqué aux répercussions sous-évaluées
15 mars 2022
Au Canada, plus de 6% des personnes souffrent d’apnée du sommeil et près du tiers risquent de développer cette condition [1]. En fait, il y aurait presque autant de personnes atteintes de ce trouble que du diabète, sauf que celles aux prises avec l’apnée du sommeil l’ignorent souvent [2]. Pourquoi est-il si difficile de repérer les symptômes de l’apnée du sommeil? Quelles en sont les conséquences et comment y remédier?

Le terme «apnée du sommeil» désigne une suspension momentanée de la respiration durant le sommeil. Ces pauses respiratoires peuvent durer de 10 à 60 secondes, et même plus, ce qui entraîne des chutes de la saturation en oxygène et des microréveils dont on ne se rend pas compte, mais qui perturbent le sommeil.
«Tout le monde peut être sujet à des apnées durant la nuit, mais on considère la situation comme problématique à partir de 5 événements par heure, soit de 30 à 40 par nuit. Dans les cas les plus sévères, ces pauses respiratoires peuvent même se produire jusqu’à 40 fois par heure!», explique Dr Pierre Mayer, pneumologue et directeur médical des soins du sommeil chez Biron.
Ce phénomène se produit parce que les voies respiratoires, et principalement le pharynx, forment une structure molle qui, dans certains cas, peut s’affaisser totalement et conduire à un arrêt respiratoire.
Lorsque cela survient, le cerveau se réveille pour corriger la situation. Ce sont ces phases de microréveil qui lui permettent de donner l’ordre aux muscles de se contracter afin de libérer ou ouvrir les voies aériennes supérieures. Cette action est bien souvent inconsciente, et même s’il arrive que le sujet reste en éveil par la suite, il ne garde généralement aucun souvenir de l’événement qui l’a réveillé.
De fait, il est rare que les personnes aux prises avec l’apnée du sommeil se rendent compte par elles-mêmes qu’elles en souffrent. Comme les pauses respiratoires se produisent la nuit, à l’abri des regards et souvent à l’insu des personnes qui les subissent, elles sont difficiles à détecter.
L’apnée du sommeil expliquée par Dr Mayer

Quelles sont les conséquences de l’apnée du sommeil?
Les réveils répétés, bien que souvent brefs, peuvent fragmenter le sommeil de manière importante. Résultats: le lendemain, la personne est fatiguée, somnolente, déconcentrée, voire irritable. La baisse de vigilance et les changements d’humeur qui s’ensuivent augmentent les risques d’accidents de la route ou du travail. Ils peuvent également nuire aux relations humaines et aux performances professionnelles. L’apnée du sommeil favorise aussi la prise de poids.
Ce syndrome est un facteur de risque de différentes maladies comme le diabète, les maladies cardiovasculaires et la dépression. Ces répercussions peuvent mettre plus de temps à apparaître, mais elles n’en sont pas moins néfastes pour les sujets.
«Les chutes répétées d’oxygénation augmentent de deux à trois fois le risque de développer des maladies cardiaques, de l’hypertension, du diabète ou encore de causer un AVC. Les conséquences sont donc majeures sur la santé cardiovasculaire.»

Enfin, l’apnée du sommeil peut causer divers problèmes cognitifs allant des troubles de mémoire et des difficultés de concentration à la dépression. D’après une étude de l’Université de Monash en Australie, parue en 2020 dans The Journal of Alzheimer’s Disease , elle pourrait également augmenter la charge amyloïde (une accumulation de protéines que l’on sait responsable de plusieurs maladies) dans le cerveau et favoriser les risques de démences [3].
Qui risque de souffrir d’apnée du sommeil?
Si la plupart des gens connaissent des pauses respiratoires occasionnelles pendant leur sommeil, les facteurs suivants augmentent le risque de souffrir d’un syndrome de l’AOS [2]:
- Obésité
- Forme du visage (menton reculé ou fuyant, visage étroit ou petite mâchoire)
- Grosses amygdales
- Cou large
- Sexe (plus de risques chez les hommes)
- Âge (les risques augmentent avec l’âge)
- Ménopause
- Consommation de tabac, alcool, somnifères, opiacés
- Allergies ou problèmes respiratoires
- Obstruction nasale importante
Environ 60% des personnes touchées par l’AOS sont sujets à l’obésité, et Dr Mayer estime que l’excès de poids multiplie par 6 le risque de faire de l’apnée du sommeil. Il constate aussi que «les épisodes d’apnée diminuent de 30% par tranche de 10% de poids perdu».

À morphologie et caractéristiques cliniques égales, les femmes sont deux ou trois fois moins susceptibles de vivre des épisodes d’apnée du sommeil, selon le pneumologue. «Elles sont en fait protégées par les hormones comme l’œstrogène et la progestérone», ajoute-t-il.
Cependant, après la ménopause, cette défense naturelle disparaît et les courbes statistiques s’équilibrent entre hommes et femmes.
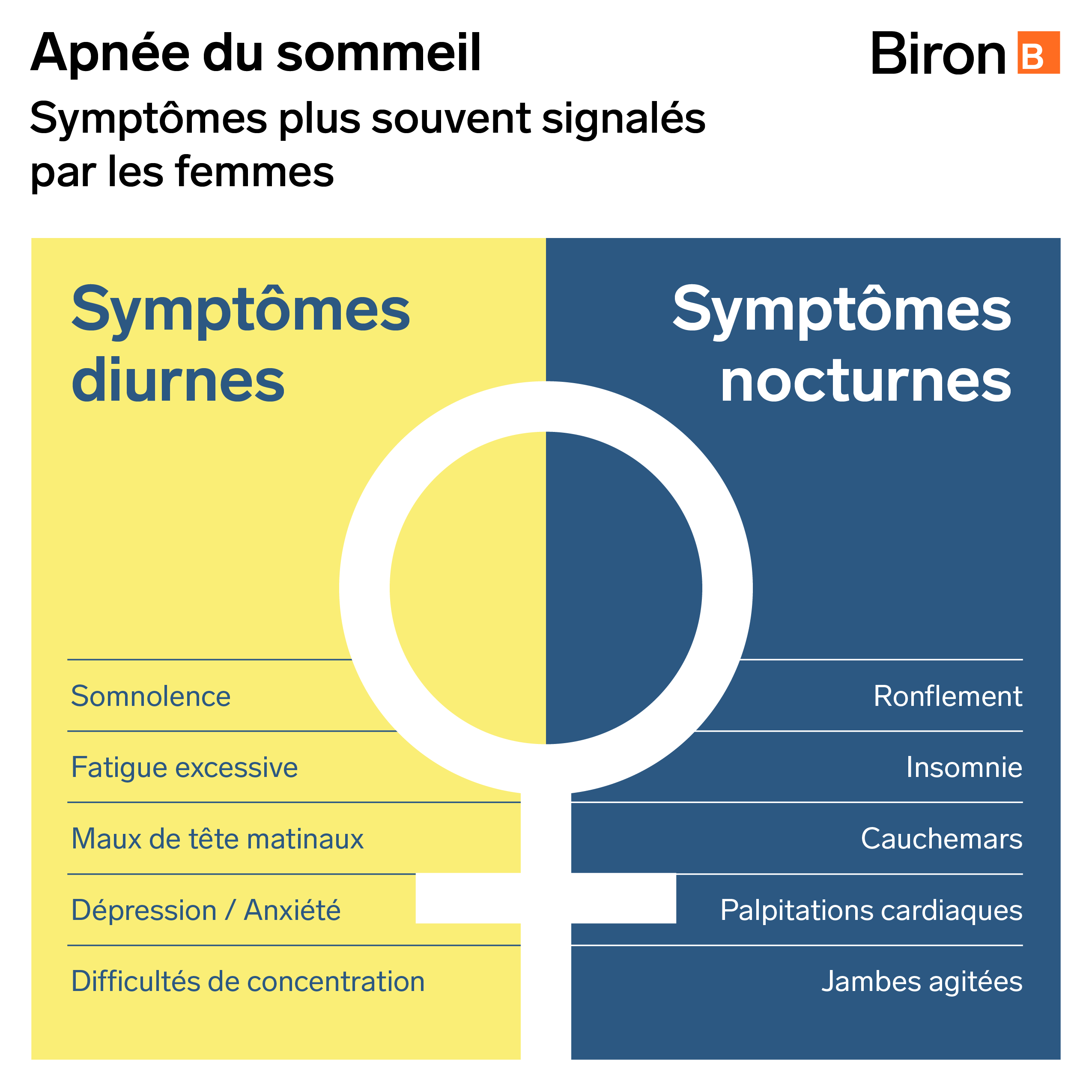
Les symptômes sont aussi plus subtils chez les femmes et, de ce fait, ne sont pas toujours diagnostiqués. Comme les femmes sont plus sujettes à la fatigue, à l’insomnie, à la perte de mémoire et au manque d’énergie, leur médecin peut attribuer à tort ces symptômes de l’AOS à un épisode dépressif. En revanche, les hommes sont plus souvent en proie à la somnolence et à la perte de vigilance au cours de la journée.
Des études estiment que 40% des cas d’apnée peuvent s’expliquer par des facteurs génétiques [4], comme une morphologie du visage favorisant ce syndrome ou même un surpoids (que l’on considère en partie comme héréditaire). Ainsi, les risques de développer la maladie augmentent de deux à quatre fois si un membre de la famille proche en souffre également.
Les tests diagnostiques: simples et efficaces
Souvent, une personne atteinte ressent des symptômes diurnes (fatigue, somnolence, etc.), mais ne les associe pas forcément à un trouble du sommeil. La plupart du temps, ce sont ses proches qui vont la prévenir de son trouble du sommeil, à moins que les répercussions diurnes soient assez sérieuses pour l’alerter.
Lorsque l’apnée du sommeil est envisagée, il existe deux moyens simples et efficaces pour confirmer le syndrome.
Le premier est un test de polygraphie cardiorespiratoire (prescrit par un médecin) qui s’effectue à domicile. «On enregistre la respiration, les mouvements de la cage thoracique et de l’abdomen, la position du corps et le taux d’oxygène avec un appareil très simple et peu invasif», explique Dr Mayer. Les données sont analysées le lendemain et permettent d’établir la gravité du syndrome.
Le second, la polysomnographie, se déroule en clinique. Il est plus complet, mais n’est pas plus invasif que le premier, et le sujet peut vaquer à ses occupations dès le lendemain. «Dans certains cas, lorsqu’on suspecte un autre trouble du sommeil – il en existe plus d’une centaine –, on doit faire un test plus exhaustif en laboratoire», précise le spécialiste du sommeil.
Tester pour mieux traiter
Les renseignements obtenus grâce au test diagnostique vont être utilisés pour déterminer le traitement le plus efficace contre l’apnée du sommeil. Dans de nombreux cas, il est possible de diminuer, voire d’éliminer les symptômes, en modifiant les habitudes de vie des personnes touchées. Un suivi médical adapté peut les aider à changer leur position de sommeil, à traiter la congestion nasale, à modifier leur régime alimentaire ou encore à planifier leurs activités physiques hebdomadaires.
Lorsque l’AOS est plus grave ou lorsqu’il faut adapter le traitement à des situations ou à des morphologies particulières, il existe d’autres possibilités:
- L’appareil à pression positive continue (PPC) : utilisé dans la majorité des cas, cet appareil insuffle de l’air en continu au moyen d’un masque qui couvre la bouche, le nez ou les deux, ce qui libère les voies respiratoires.
- La thérapie positionnelle : il s’agit d’un dispositif porté sur la poitrine ou la nuque qui vibre lorsqu’il détecte un sommeil en position dorsale.
- Le traitement dentaire : en cas d’apnée légère ou modérée, une orthèse d’avancement mandibulaire permet de modifier la position de la mâchoire pour faciliter le passage de l’air.
- La chirurgie : un repositionnement des mâchoires, une ablation de la luette ou des amygdales, ou encore une chirurgie bariatrique pour contribuer à la perte de poids peuvent être envisagés dans certains cas plus graves.
Le syndrome est très bien compris et documenté par les spécialistes. Il est donc possible de soulager les sujets. Le plus grand défi demeure leur capacité à déceler eux-mêmes les symptômes révélateurs. En effet, 80% des cas d’apnée ne sont pas diagnostiqués [2].
Il est donc important, si vos proches ou vous-même constatez la présence de problèmes de sommeil (ronflements, éveils récurrents, insomnie, fatigue ou somnolence diurne), d’en faire part à votre médecin qui évaluera la pertinence d’un test diagnostique. Car il ne faut pas perdre de vue que les répercussions de l’AOS sont loin d’être anodines.
Pour du soutien professionnel, nous sommes là
Nous offrons des services qui peuvent aider votre médecin à diagnostiquer les troubles du sommeil et à déterminer le traitement approprié.
- Polysomnographie niveau 1-AASM (en laboratoire)
- Polygraphie cardiorespiratoire du sommeil (PCRS) (à domicile)
- Services de soins du sommeil
- Boutique en ligne
- Programme en hygiène de sommeil
Vous souhaitez prendre rendez-vous ou avez des questions sur un équipement? Clavardez avec nos inhalothérapeutes, demandez qu’on vous appelle ou joignez le service à la clientèle de Biron Groupe Santé au 1 833 590-2713.
Sources4
- Statistique Canada (octobre 2018). «Apnée du sommeil au Canada, 2016 et 2017», Feuillets d’information de la santé, no 82-625-X, https://www150.statcan.gc.ca/n1/pub/82-625-x/2018001/article/54979-fra.htm
- Association pulmonaire du Québec (février 2020). «Apnée du sommeil», https://poumonquebec.ca/maladies/apnee-du-sommeil
- Melinda L. Jackson, Marina Cavuoto, Rachel Schembri, Vincent Doré, Victor L. Villemagne, Maree Barnes, Fergal J. O’Donoghue, Christopher C. Rowe et Stephen R. Robinson (2020). «Severe Obstructive Sleep Apnea Is Associated with Higher Brain Amyloid Burden: A Preliminary PET Imaging Study», Journal of Alzheimer's Disease, 78(2): 611-617, https://pubmed.ncbi.nlm.nih.gov/33016907/
- S. Redline et P. Tishler (décembre 2000). «The genetics of sleep apnea», Sleep Medicine Reviews, 4(6):583-602, https://pubmed.ncbi.nlm.nih.gov/12531037/










